A aspirina é amplamente considerada a melhor prática para a terapia antiplaquetária no tratamento de doenças cardiovasculares (DCV). Ela é a pedra fundamental na prevenção do infarto do miocárdio, inibindo as plaquetas de formar coágulos sanguíneos.
No entanto, a prevalência da resistência à aspirina difere muito em vários grupos de pessoas com base em fatores como sexo, idade, condições de saúde subjacentes e metodologias de teste de resistência à aspirina.
Uma revisão sistemática constatou que a resistência à aspirina pode ser maior em mulheres (26,9%) do que em homens (23,5%)[1]e pacientes idosos com doença arterial coronariana tinham de 9,3% a 24,8% de resistência à aspirina[1].
Essas descobertas ressaltam a necessidade de testes precisos de resistência à aspirina para aprimorar a medicina personalizada e melhorar os resultados dos pacientes.
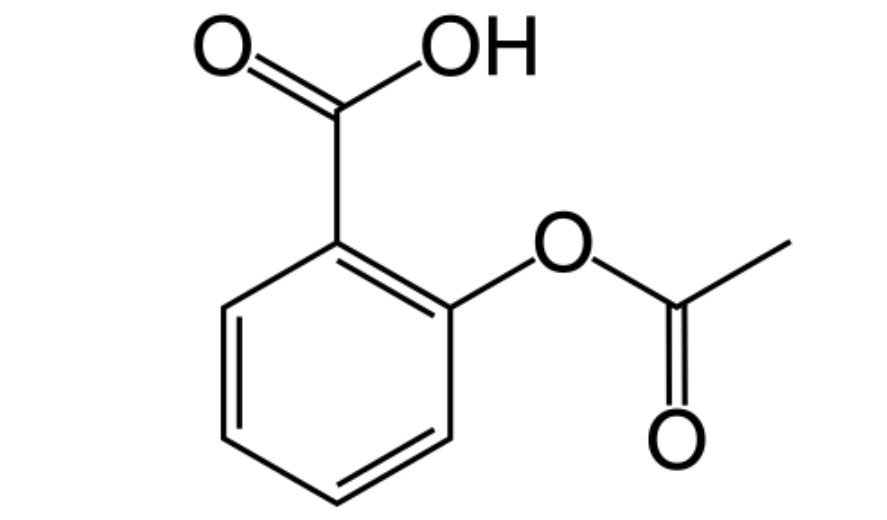
Como a aspirina inibe a agregação plaquetária?
A aspirina, também conhecida como ácido acetilsalicílico, impede que as plaquetas se unam e formem coágulos ao bloquear irreversivelmente a enzima ciclooxigenase (COX-1). As plaquetas precisam dessa enzima para produzir tromboxano A2, um potente ativador plaquetário, que induz a agregação plaquetária.
Sem o tromboxano A2, as plaquetas não podem se agrupar e formar coágulos sanguíneos prejudiciais. Além disso, elas não têm núcleo e DNA, portanto, nenhuma COX-1 nova pode ser produzida. Portanto, o efeito da aspirina sobre as plaquetas persiste até que novas plaquetas sejam produzidas, o que leva cerca de 7 a 10 dias.
Mesmo depois de parar de tomar aspirina, o corpo pode levar algum tempo para retomar a coagulação normal do sangue. A aspirina também altera uma enzima específica chamada COX-2. Ela é necessária na via da prostaglandina para reduzir a inflamação no corpo. É assim que a aspirina ajuda a diminuir a dor e o inchaço quando tomada em doses mais altas.
Mecanismos por trás da resistência à aspirina e suas consequências clínicas
Entretanto, esse medicamento pode não atingir seu alvo farmacológico (COX-1), não inibindo efetivamente a função plaquetária e a formação de coágulos em um determinado tipo de grupo. Na clínica, isso é conhecido como resistência à aspirina.
(Foto com direitos autorais de: https://en.wikipedia.org/wiki/File:Blood_clot_diagram.png)
1. Mecanismos de resistência à aspirina
Para otimizar o tratamento dos pacientes, é importante entender esses mecanismos. Vários motivos podem causar a ocorrência de resistência à aspirina, incluindo:
Biodisponibilidade reduzida
A aspirina funciona melhor quando é bem absorvida no estômago. Fatores como o nível de pH e a ingestão de refeições podem afetar sua taxa de absorção. A variabilidade na absorção pode resultar em níveis de concentração plasmática variáveis, o que pode torná-la menos eficaz.
Aumento da rotatividade de plaquetas
Em alguns processos inflamatórios, como a aterosclerose e outras complicações, o corpo produz novas plaquetas mais rapidamente do que o normal. Isso reduz a capacidade da aspirina de bloquear a COX-1, o que resulta em menor eficácia do medicamento ao longo do tempo.
Interações medicamentosas negativas
A ingestão de outros medicamentos, como AINEs (anti-inflamatórios não esteroides), juntamente com a aspirina pode interferir na sua ligação com a COX-1, diminuindo sua eficácia na prevenção de coágulos sanguíneos.
2. Consequências clínicas da resistência à aspirina
Uma pesquisa mostrou que a resistência à aspirina pode aumentar em 13 vezes os eventos cardíacos em pacientes cardiovasculares[2]. Em geral, esses fatores podem resultar em consequências clínicas graves:
Alto risco de infarto do miocárdio e acidente vascular cerebral
Agentes antiplaquetários alternativos
Dificuldade no gerenciamento do paciente
Necessidade de testes precisos de resistência à aspirina
Métodos de teste de resistência à aspirina
O teste preciso de resistência à aspirina é essencial para otimizar os resultados dos pacientes, pois permite que os profissionais de saúde personalizem a terapia com aspirina. Os seguintes métodos de teste de resistência à aspirina são amplamente utilizados para verificar sua eficácia:

(Foto com direitos autorais de: https://unsplash.com/photos/red-plastic-container-with-white-powder-kQrBavaF-Fk)
1. Testes de função plaquetária
O teste de função plaquetária é um dos métodos para se submeter ao teste de resistência à aspirina em laboratórios e ambientes clínicos, como o senhor:
Agregometria de Transmissão de Luz (LTA)
Analisador de função plaquetária 100/200 (PFA 100/200)
Tromboelastografia (TEG)
Testes de tromboxano B2 (TXB2)
Esses testes de resistência à aspirina podem ser usados para medir a eficácia da aspirina na prevenção da agregação plaquetária. No entanto, em um estudo com 201 pacientes com doença arterial coronariana estável, os pesquisadores encontraram resultados pouco claros nesses diferentes testes[3]. Os resultados variaram significativamente na detecção da resistência à aspirina. Isso sugere que esses testes podem não avaliar de forma confiável os efeitos antiplaquetários da Aspirina.
Além disso, o estudo encontrou correlação e concordância fracas entre os diferentes métodos de teste, bem como[3]. Isso indica que, mesmo quando vários testes de resistência à aspirina são empregados, as conclusões podem ser inconsistentes, complicando a tomada de decisões clínicas.
2. Testes genéticos
O teste genético de resistência à aspirina é uma área emergente de pesquisa que visa aumentar a eficácia da terapia com aspirina na prevenção de doenças cardiovasculares. Vários estudos identificaram variantes genéticas específicas associadas à resistência à aspirina, incluindo[4]:
ITGB3
ITGA2
PTGS1
PTGS2
Da mesma forma, um estudo analisou vários testes genéticos laboratoriais para resistência à aspirina, mostrando uma forte ligação entre a variante genética específica "P1A1/A2" no gene do receptor GPIIIa (ITGB3) e a resistência à aspirina[5].
Consequentemente, os testes genéticos são uma forma mais confiável de identificar os pacientes que podem se beneficiar de terapias alternativas ou de dosagens ajustadas, melhorando assim a medicina de precisão e os resultados do tratamento
Aspirin Personalized Medication Solution da Tianlong

Essa associação é especialmente notada em indivíduos saudáveis, mas só pode ser identificada se os resultados forem precisos. Para garantir resultados livres de erros, o kit de sequenciamento de ligação da Tialong, o Aspirin Personalized Medication Solution, foi projetado especificamente para garantir a precisão do teste de resistência à aspirina e o uso subsequente da medicação. Os recursos incluem:
99% de precisão nos resultados de detecção
Processo de 70 minutos para determinar a presença de TGB3 (c.176 T>C), LTC4S (c.-444 A>C), PEAR1 (C.-9-3996 G>A), PTGS1 (c.-842 A>G) e GP1BA (c.482 C>T)
Reagentes pré-cheios sem extração de amostras
Conclusão
A resistência à aspirina representa um desafio significativo para os pacientes cardiovasculares. Métodos precisos de teste de resistência à aspirina são necessários para a medicina de precisão. Usando reagentes de teste precisos e eficientes, como os kits de sequenciamento de ligação da Tianlong para resistência à aspirina, os médicos podem oferecer tratamentos personalizados para maior segurança e eficácia da aspirina.
Na Tianlong, somos um nome confiável em testes genéticos e diagnósticos moleculares. Com mais de 100 direitos de propriedade intelectual independentes e 200 certificações internacionais, nossas soluções fizeram contribuições significativas para a prevenção e o controle de doenças. Para qualquer dúvida ou informação adicional, sinta-se à vontade para entrar em contato conosco diretamente.
Referência
[1] Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC7265510/
[2] Disponível em: https://pubmed.ncbi.nlm.nih.gov/18766252/
[3] Disponível em: https://academic.oup.com/eurheartj/article/28/14/1702/2887650
[4] Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC10014202/
[5] Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC2492913/

